Results for Tag: Early (13)

ගබ්සාවක් කියන්නෙ දරු ඵල අපේක්ෂාවෙන් සිටින සමහර කාන්තාවන් මුහුණ දෙන අමිහිරි අත්දැකීමක්. මුත්රා පරීක්ෂාව මගින් තහවුරු කර ගන්න සෑම ගැබ් ගැනීම 8කට එක ගබ්සාවක් සිදු වෙනව. ඊට පෙර සිදු වන ගබ්සාවන් කොපමණ දැයි ගණනය කරන්න අපහසුයි. ගබ්සා වීම ගැන වැඩි විස්තර මීට පෙර ලිපියක සඳහන් කලා. මේ ලිපියේ අරමුණ වෙන්නෙ ගබ්සාවකින් පසු නැවත ගැබ් ගැනීමට උත්සාහ කරන ඔබට ඒ ගැන අවබෝධයක් ලබා දීමයි.
බොහෝ විට ගබ්සාවන් සිදු වෙන්නෙ මුල් මාස තුන ඇතුළතයි. මෙය ස්වභාවික වරනය ක්රියාවලියේ ප්රතිඵලයක්. ජීවත් වීමට සුදුසු ජානමය සංයුතියකින් තොරව පිළිසිඳ ගන්නා කලලයන් ස්වභාවිකවම මිය යන අතර එය ඉවත් වීම ගබ්සාවක් ලෙස සිදු වෙනව. එවැනි ගබ්සාවන් වැළැක්වීමට ක්රමයක් නැහැ. එකවරක් එලෙස ගබ්සා වීම නැවත නැවත ගබ්සා වීමට හේතු වෙන්නෙ නැහැ. ඒ නිසා ඔබට නැවත පිළිසිඳ ගැනීමට බාධාවක් නැහැ.
නමුත් ගබ්සාවක් වැනි අමිහිරි අත් දැකීමකට පසු ඔබ ඉක්මණින්ම නැවත පිළිසිඳ ගැනීමකට මානසික ව සූදානම් නොමැති වෙන්න පුළුවන්. ඒ නිසා ඔබේ මානසික තත්වය පිළිබඳ අවධානය යොමු කරන්න. ගර්භාෂයේ ඇතුළත ස්තරය සෑම ඔසප් චක්රයක දීම අලුතින් ගැබ් ගැනීමට සුදුසු පරිදි සකස් වෙන නිසා ගබ්සාවෙන් පසු නැවත ගැබ් ගැනීමට ශාරීරිකව බාධාවක් නැහැ. ඔබේ මාසික ඔසප් චක්රය නැවත ආරම්භ වූ වහාම නැවත ගැබ් ගැනීමට උත්සාහ කරන්න පුළුවන්. නැවත පිළිසිඳ ගැනීම ප්රමාද කිරීමට අවශ්ය නම් පමණක් කෙටි කාලයකට උපත් පාලන ක්රමයක් භාවිතා කල හැකියි.
ඉක්මනින් නැවත ගැබ් ගැනීමට උත්සාහ කරන විට ෆෝලික් අම්ලය දිගටම ලබා ගැනීම අවශ්ය වෙනව. ඒ වගේම ගබ්සාව අවස්ථාවේ අධික රුධිර වහනයක් සිදු වුනි නම් ඒ ගැන සොයා බලා නවත ගැබ් ගැනීමට පෙර රුධිරයේ හිමෝග්ලොබින් මට්ටම සාමාන්ය කර ගැනීමට සුදුසු ප්රතිකාර ලබා ගැනීම අවශ්ය වෙනව. මෙහි දී ඔබේ වෛද්ය වරයාගේ උපදෙස් අනුව යකඩ පෙති ලබා ගැනීම වැනි ප්රතිකාර අවශ්ය වෙන්න පුළුවන්. ගැබ් ගැනීමට පෙර ඔබේ සෞඛ්ය තත්වය ප්රශස්ත මට්ටම පවත්වා ගැනීම වැදගත්.
ගබ්සා වීමෙන් පසු උණ, උදරයේ වේදනාව, දිගින් දිගට රුධිර වහනය සිදු වීම වැනි ලක්ෂණ තිබුනි නම් වෛද්ය වරයා ඒ පිළිබඳ දැනුවත් කර විෂබීජ ආසාදන තත්වයක් ඇති දැයි පරීක්ෂා කරවා ගැනීම අවශ්යයි. විෂබීජ ආසාදන තත්වයක දී එය සම්පූර්ණයෙන් සුව වෙන තෙක් ප්රතිජීවක ඖෂධ වෛද්ය නිර්දේශය අනුව ලබා ගැනීමට සිදු වෙනව.
කලාතුරකින් ගබ්සාවකින් පසු දිගින් දිගටම රුධිර වහනය පවතින්න පුළුවන්. එවැනි අවස්ථාවක වෛද්ය වරයෙකු හමුවී පරීක්ෂා කරවා ගැනීම අවශ්යයි. වෛද්ය පරීක්ෂාවන් පසු ඊට සුදුසු ප්රතිකාර ලබා ගන්න පුළුවන්. එලෙස ප්රතිකාර අවශ්ය වූ විටෙක වෛද්ය වරයා උපදෙස් ලබා දෙන තෙක් නැවත ගැබ් ගැනීමට උත්සාහ කිරීම සුදුසු නැහැ.
කලාතුරකින් ගබ්සාවට හේතුව මවගේ රෝග තත්වයක් වෙන්න පුළුවන්. එවැනි තත්වයන් සොයා ගැනීමට පරීක්ෂණ අවශ්ය දැයි ඔබේ වෛද්ය වරයා තීරණය කරනව. පරීක්ෂණ වලදී කිසියම් ගැටළුවක් හඳුනා ගතහොත් එය නිවැරදි කිරීම සඳහා නැවත ගැබ් ගත් පසු ඖෂධ ප්රතිකාර අවශ්ය විය හැකියි. රුධිර කැටි ගැසීමේ අසාමාන්යතා ඇති කාන්තාවන්ට නැවත ගැබ් ගත් පසු රුධිර කැටි ගැසීම අඩු කරන ඖෂධ ලබා දීම, ගැබ් ගෙල දුර්වලතාවයක් ඇති කාන්තාවන්ට එය ශක්තිමත් කිරීමට මැහුමක් යෙදීම වැනි ප්රතිකාර ක්රම නැවත ගබ්සා වීම වළක්වා ගන්න සමහර විට භාවිතා කරනව.
නමුත් බොහෝ විට නැවත වරක් ගබ්සාවක් වෙන්නෙ නැති නිසා එක් ගබ්සාවකට පසු බහුතරයකට වැඩිදුර පරීක්ෂණ හෝ ප්රතිකාර කිරීම අවශ්ය නැහැ. ඔබට කැමති කාල සීමාවක දී නැවත ගැබ් ගන්න උත්සාහ කරන්න පුළුවන්. පහත ලිපි වලින් වැඩිදුර විස්තර දැන ගන්න පුළුවන්.
ගබ්සාවන් ගැන වැඩි විස්තර
දරු පිළිසිඳ ගැනීමට අපේක්ෂා කරන කාන්තාවන් වැදගත් උපදෙස්.
..
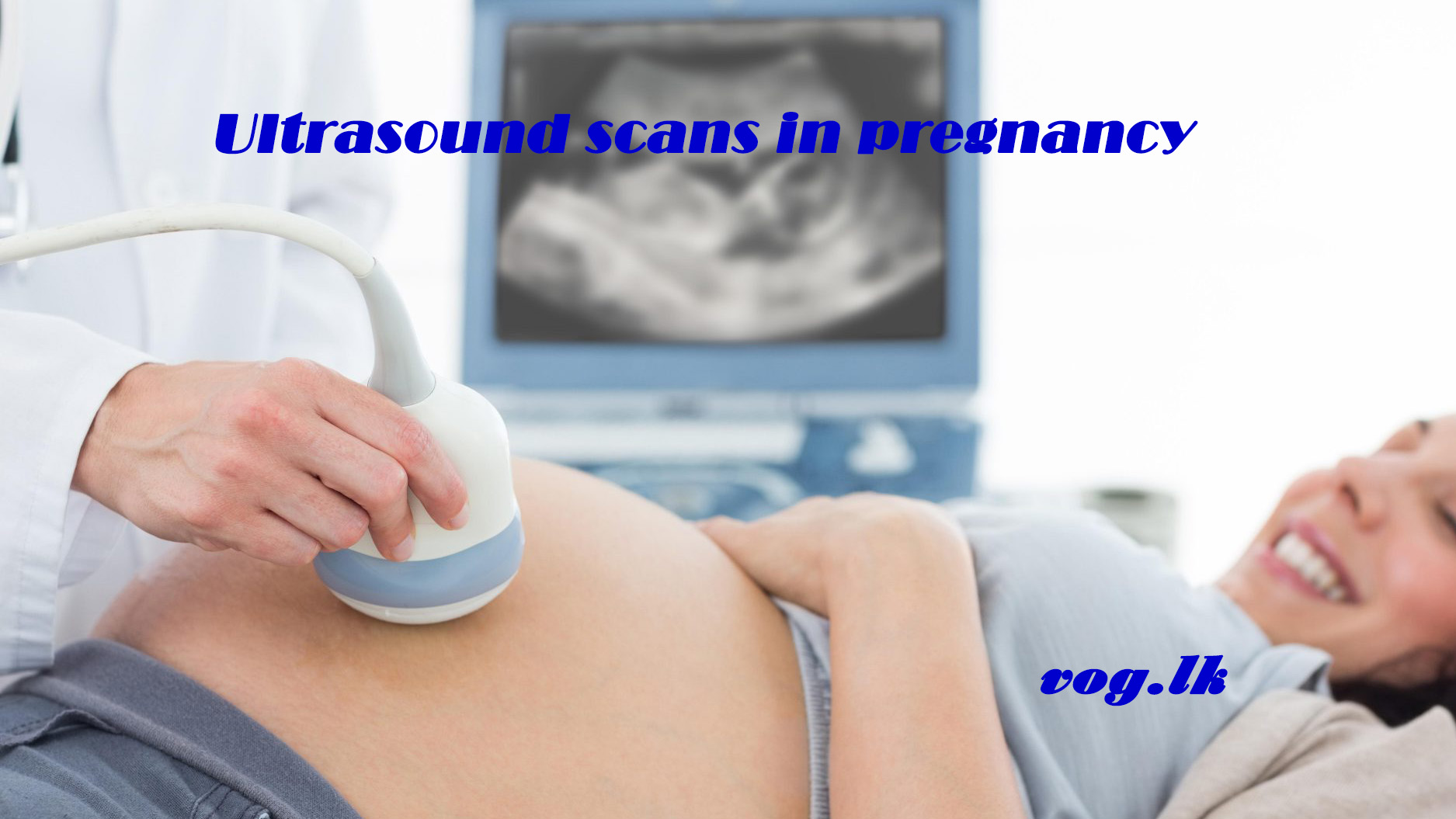
බොහෝ මවු වරු ගර්භණී බව දැන ගෙන මුල් සති කිහිපය තුල දීම ස්කෑන් පරීක්ෂණයකට යොමු වෙනව. මොකක්ද මේ ස්කෑන් පරීක්ෂණය කියන්නෙ? මෙය අත්යවශ්යද? ඉන් දරුවාට හානි වෙන්න පුළුවන්ද? මේ ගැන විස්තර දැන ගනිමු.
ස්කෑන් පරීක්ෂණයක් සිදු කරන්නෙ අල්ට්රා සවුන්ඩ් නැති නම් අති ධ්වනි තරංග භාවිතා කරල. මෙහි දී භාවිතාවෙන තරංග අපි කතා කරන විට පිටවෙන ශබ්ද තරංග වලට සමාන තරංග වර්ගයක්. ස්කෑන් යන්ත්රය මගින් පිටවෙන මෙම තරංග ශරීරයේ විවිධ කොටස් වල සහ දරුවාගේ වැදී පරාවර්තනය වී නැවත ස්කෑන් යන්ත්රය වෙත පැමිණෙනව. මෙම තරංග යොදා ගෙන පැහැදිලි රූපයක් නිර්මාණය කරන්න ස්කෑන් යන්ත්රයට හැකියාව තිබෙනව. මේ නිසා දරුවාට හෝ මවට කිසිම හානියක් වෙන්නෙ නැහැ.
මුල් සති කිහිපය තුල ඩොප්ලර් ස්කෑන් පරීක්ෂණ සිදු කිරීම සුදුසු නැහැ. ඊට හේතුව සත්ව කලල යොදා ගෙන සිදු කර ඇති පරීක්ෂණ වලදී ඩොප්ලර් තරංග වලට දීර්ඝ කාලයක් නිරාවරනය වූ කලලයන්ට අහිතකර බලපෑම් ඇතිවන බව සොයා ගෙන තිබෙන නිසයි. නමුත් සාමාන්ය ස්කෑන් පරීක්ෂණ සිදු කිරීම නිසා කිසිදු අහිතකර බලපෑමක් ඇති වෙනව බව වාර්තා වී නැහැ.
සාමාන්යයෙන් ගර්භණී බව තහවුරු කර ගන්නෙ මුත්රා පරීක්ෂණයක් මගින්. මවගේ ඔසප් චක්රය ක්රමානුකූල නම් සහ මවට කිසිම රෝග ලක්ෂණයක් (උදා. උදරයේ වේදනාව) නොමැති නම් ස්කෑන් පරීක්ෂණයක් ඒ අවස්ථාවේ අවශ්ය වෙන්නෙ නැහැ. මුල් සති කිහිපයක තුල සිදු කරන ස්කෑන් පරීක්ෂණයකට දරු ගැබ පැහැදිලිව බලා ගන්න අපහසුයි. සමහර විට ගර්භාෂය තුල දරුවා වැඩෙන වතුර බුබුල (water bag) පමණක් මෙහි දී හඳුනා ගන්න පුළුවන්. ඒ නිසා දරු ගැබට සති 7ක් පමණ වෙන තෙක් කිසිම සංකූලතාවයක් නොමැති මවකට ස්කෑන් පරීක්ෂණයක් සිදු කිරීම අවශ්ය නැහැ.
ඉන් පසු සිදු කරන ස්කෑන් පරීක්ෂණයක් මගින් දරු ගැබ සජීවී බව තහවුරු කර ගන්න පුළුවන්. ඒ වගේම දරු ගැබ සාමාන්ය පරිදි ගර්භාෂය තුල පිහිටා ඇති දැයි දැන ගන්නත් මෙම ස්කෑන් පරීක්ෂණයේදි හැකියාව ලැබෙනව. කලාතුරකින් ගර්භාෂයෙන් පිටත දරු ගැබ පිහිටන්න පුළුවන් නිසා එවැනි තත්වයන් හඳුනා ගන්න මෙම පරීක්ෂණය වැදගත් වෙනව. නිවුන් දරුවන්, ගර්භාෂයේ සහ ඩිම්බ කෝෂ වල ඇති අසාමාන්ය තත්වයන් වගේම දරු ගැබේ සමහර අසාමාන්ය තත්වයනුත් මුල් සති 10 තුල සිදු කරන ස්කෑන් පරීක්ෂණයකින් හඳුනා ගන්න පුළුවන්. දරුවාගේ ප්රමාණය මැන බැලීමක් මෙම ස්කෑන් පරීක්ෂණයේ දී සිදු වෙනව. එම ප්රමාණයට අනුකූලව දරු ගැබේ වයස ඉතා නිවැරදිව අනුමාන කරන්න දැන් පුළුවන්. ඒ නිසා මුල් ස්කෑන් පරික්ෂණයේදී දරු ගැබේ වයස මවගේ ඔසප්වූ දිනයට අනුව ගණනය කල වයසට වඩා වෙනස් නම් වඩාත් නිවැරදි වන්නේ ස්කෑන් පරීක්ෂණය මගින් නීර්ණය කරන වයසයි. ඒ අනුව බබා ලැබෙන දිනය තීරණය කරන්න පුළුවන්.
සති 11ත් 14ත් අතර කාලයේ සිදු කරන ස්කෑන් පරීක්ෂණයක් දරු ගැබේ වයස තීරණය කරන්න වඩා නිවැරදි ලෙස සලකනව. ඒ නිසා කලින් ස්කෑන් පරීක්ෂණයක් සිදු නො කලත් සියළුම ගර්භණී මවු වරු සති 12 – 14 අතර කාලයේ ස්කෑන් පරීක්ෂණයක් වෙත යොමු වීම ඉතා වැදගත්. නවීන ස්කෑන් යන්ත්රයක් යොදා ගෙන පළපුරුදු වෛද්ය වරයෙකු මෙම ස්කෑන් පරීක්ෂණය සිදු කල යුතු අතර නිවැරදිව සියලු තොරතුරු දැන ගැනීමට විනාඩි 15 – 30ත් අතර කාලයක් ගත වෙනව. එහිදී පහත කරුණු දැන ගන්න පුළුවන්.
දරුවාගේ හිස සිට තට්ටම දක්වා දිග (CRL – Crown Rump Length) මැනීම මගින් දරු ගැබේ වයස ඉතා නිවැරදිව නීර්ණය කරන්න පුළුවන්.
දරුවාගේ ගෙල පිටුපස ඇති තරල මට්ටම (NT – Nuchal Translucency) මැන බැලීම, දරුවාගේ නාස් අස්ථිය සහ හෘදයට රුධිර සපයන රුධිර වාහිනි වල රුධිර ගමනාගමනය පරීක්ෂා කිරීම මගින් ඩවුන් සින්ඩ්රෝම් වැනි ජානමය රෝග තත්තවයන්ට අවදානමක් ඇති දැයි පරීක්ෂා කර බැලීම.
දරුවාගේ හිස් කබල වර්ධනය නොවන (Anencephaly) රෝග තත්වයන් සහ වෙනත් පහසුවෙන් හඳුනා ගත හැකි අසාමාන්යතාවයන් ඇති දැයි පරීක්ෂා කර බැලීම.
නිවුන් දරුවන් හඳුනා ගැනීම.
දරුවාගේ හිස සිට පාද දක්වා පැහැදිලි රූපයක් දැක ගැනීමට හැකි වීම.
මේ සඳහා නියමිත කාල සීමාව තුලම විස්තරාත්මක ස්කෑන් පරීක්ෂාවකට යොමු වීම වැදගත් වෙනව. ඉන් පසුව සිදු කරන ස්කෑන් පරීක්ෂණයක් මගින් සමහර තොරතුරු නිවැරදිව ම සොයා බලන්න හැකියාව නැහැ.
දරු ගැබට සති 20ක් පමණ වෙන විට දරුවාගේ සියලු අවයව ආශ්රිතව ඇති ආසාමාන්යතාවයන් සොයා බැලීමට ඇනෝමලි ස්කෑන් පරීක්ෂණයක් සාමාන්යයෙන් සිදු කරනව. නමුත් ඊට පෙර සති 11 -14 අතර කරන පරීක්ෂණයේ දී බහුලව දැකිය හැකි අසාමාන්යතාවයන් බොහොමයක් සොයා ගැනීමට දැන හැකියාව තිබෙනව..

දරු පිළිසිඳ ගැනීමට බලා පොරොත්තුවෙන් සිටින කාන්තාවකට මුත්රා පරීක්ෂණය පොසිටිව් වීම සමග ඇතිවෙන සියලු බලාපොරොත්තු ස්කෑන් පරීක්ෂණයත් සමග බිඳ වැටෙන්න පුළුවන්ද? සෑම ගැබ් ගැනීම 1000කට 1ක් මෙවැනි අවාසනාවන්ත තත්වයක් වෙන්න පුළුවන්. Gestational Trophoblastic Disease නැතිනම් Molar Pregnancy කියල හඳුන්වන තත්වය ගැනයි මේ ලිපිය වෙන් වෙන්නෙ. සාමාන්යයෙන් දරු ගැබට අවශ්ය ඔක්සිජන් සහ පෝෂණය ලබා දෙන්නෙ වැදෑමහ හරහායි. මේ තත්වයට හේතු වෙන්නෙ වැදෑමහ අසාමාන්ය ලෙස වර්ධනය වීමක්.
මේ වගේ තත්වයක් ඇති වෙන ආකාරය තරමක් සංකීර්ණයි. සාමාන්යයෙන් දරු ගැබක් හට ගන්නෙ එක ඩිම්බයක් ශුක්රාණුවක් සමග එක් වීමෙන්. මෙම සෛල දෙකේ අඩංගු ජාන එකට එක්වී හට ගන්නා කලලයේ ජාන සංයුතිය සැකසෙන්නෙ. නමුත් අසාමාන්ය ජාන සංයුතියක් ඇති වෙන ලෙස සංසේචනය සිදුවී Molar Pregnancy එකක් ඇති විය හැකියි. Molar Pregnancy ප්රධාන වර්ග දෙකක් තිබෙනව.
Complete Molar Pregnancy
මෙහි දී වැදෑමහ අසාමාන්ය ලෙස වර්ධනය වීම දක්නට ලැබෙන අතර දරු ගැබක් ඇති වෙන්නෙ නැහැ. මෙයට හේතු වෙන්නෙ හිස් ඩිම්බයක් (ජාන රහිත) ශුක්රාණුවක් සමග සංසේචනය වීමයි.
Partial Molar Pregnancy
මෙහි දීත් වැදෑමහ අසාමාන්ය ලෙස වර්ධනය වෙන නමුත් ඊට අමතරව අසාමාන්ය දරු ගැබකුත් ඇති වෙනව. මෙම කලලයේ අසාමාන්ය තාවයන් නිසා සාමාන්ය දරුවෙකු ලෙස වර්ධනය වීමට හැකියාවක් ලැබෙන්නෙ නැහැ. මේ තත්වයට හේතු වෙන්නෙ ඩිම්බයක් එක වර ශුක්රාණු දෙකක් සමග එක්ව සංසේචනය වීමයි.
මෙවැනි තත්වයන් ඇති වෙන්න බලපාන අවදානම් සාධක කිහිපයක් හඳුනා ගන්න පුළුවන්.
කාන්තාවගේ වයස (වයස 35ට වැඩි වීම සහ 20 අඩු වීම)
කලින් Molar Pregnancy ඇතිවී තිබීම
කලින් ගබ්සා වීම් සිදුව තිබීම
ජානමය බලපෑම. ආසියාතික කාන්තාවන්ට මේ තත්වයට ඇති අවදානම තරමක් වැඩියි.
Molar Pregnancy එකක් නිසා බොහෝ විට රෝග ලක්ෂණ ඇති වෙන්නෙ නැහැ. ඒ නිසා මෙය හඳුනා ගන්න පුළුවන් වෙන්නෙ පලමු ස්කෑන් පරීක්ෂණයේ දී දරු ගැබක් නො පෙනීම සහ අසාමාන්ය ලෙස වැදෑමහ වර්ධනය වීම සොයා ගැනීමෙන්. ස්කෑන් පරීක්ෂණයක් සිදු නො කරන අවස්තාවකදී සති 12ක් පමණ වෙන විට ගර්භණී ලක්ෂණ අධික ලෙස දැනීම (උදා. වමනය, ඕක්කාරය), යෝනි මාර්ගයෙන් රුධිර වහනය වැනි ලක්ෂණ ඇතිවෙන්න පුළුවන්.
දරු ගැබක් වර්ධනය වීම සිදු නොවෙන නිසා සහ සංකූලතාවයන් ඇති විය හැකි නිසා මෙම තත්වය ඉතා ඉක්මනින් ඉවත් කල යුතු වෙනව. සුළු ශල්යකර්මයක් මගින් Molar Pregnancy එක සම්පූර්ණයෙන් ගැබ් ගෙල හරහා ඉවත් කිරීම තමයි මෙයට ඇති ප්රතිකාරය. මේ සඳහා සිහි නැති කිරීමට අවශ්ය වෙනව. කලාතුරකින් මේ අවස්තාවේදී අධික රුධිර වහනයක් වැනි සංකූලතා ඇතිවීමට ඉඩ තිබෙනව.
ඉවත් කිරීමෙන් පසු ගර්භාෂය තුල ඉතිරි වෙන සෛල කොටස් ඉබේම හැකිළී යනව. කලාතුරකින් මෙම සෛල පිළිකාවක් ලෙස හැසිරීමට ඉඩක් තිබෙනව. ඒ නිසා මෙය වරින් වර HCG හෝමෝන මට්ටම පරීක්ෂා කිරීම මගින් සොයා බැලීමට අවශ්යයි. HCG හෝමෝන මට්ටම සාමාන්ය වීමට කල් ගත වේ නම් මේ සඳහා වැඩි දුර ප්රතිකාර අවශ්ය විය හැකියි.
හෝමෝන මට්ටම සාමාන්ය වී ඔබේ වෛද්ය වරයා උපදෙස් දෙන තෙක් නැවත ගැබ් ගැනීමට සුදුසු නැහැ. මේ නිසා එම කාලය තුල සුදුසු උපත් පාලන ක්රමයක් වෛද්ය උපදෙස් මත භාවිතා කල යුතුයි. ඉන් පසුව නැවත ගැබ් ගැනීමේ හැකියාව අඩු වෙන්නෙ නැහැ. නමුත් නැවත Molar Pregnancy තත්වයක් ඇති වීමට 1-2%ක පමණ අවදානමක් තිබෙනව...

ඩිම්බයක් ශුක්රාණුවක් සමග එකතු වීමෙන් තමයි දරු ගැබක් හට ගන්නේ. මෙම ක්රියාවලිය සාමාන්යයෙන් සිදු වෙන්නේ කාන්තාවගේ පැලෝපීය නාලය තුල. එමගින් ඇතිවෙන කලලය පැලොපීය නාලය දිගේ ගමන් කර ගර්භාෂය තුල තැන්පත් වෙනව. මෙලෙස දරුවෙකු පිළිසිඳ ගත් පසු ප්රසූතිය දක්වා මාස 10ක් වර්ධනය වෙන්නේ ගර්භාෂය තුලයි. ගර්භාෂයට මෙම කලලයේ වර්ධනයට සහ ආරක්ෂාවට අවශ්ය සියලු ම පහසුකම් සැපයීමේ හැකියාව තිබෙනව. නමුත් දරු ගැබ ගර්භාෂයෙන් පිටත තැන්පත් වෙන අවස්ථා තිබෙනව. සෑම ගැබ් ගැනීම් 100කට එකක් පමණ මෙවැනි ගර්භාෂයෙන් පිටත පිහිටන අතර ඒවා Ectopic pregnancy ලෙස හඳුන්වනව.
මෙවැනි ගර්භාෂයෙන් පිට පිහිටන දරු ගැබක් බොහෝ විට පැලෝපීය නාලයන් තුලයි තැන්පත් වෙන්නේ. නමුත් ඩිම්බ කෝෂ මතුපිට, උදර කුහරයේ බිත්ති මත හෝ වෙනත් අවයවයක් මත මෙවැනි දරු ගැබක් තැන්පත් වෙන අවස්ථා දක්නට ලැබෙනව. මෙම දරු ගැබකට සාමාන්ය දරුවෙකු ලෙස වැඩීමට හැකියාවක් ලැබෙන්නේ නැහැ. එමෙන්ම ප්රතිකාර ක්රම හෝ ශල්යකර්ම මගින් මෙය නැවත ගර්භාෂය තුල තැන්පත් කිරීමට හැකියාවක් නැහැ.
මෙම කලලය වර්ධනය වීමට උත්සාහ ගන්නා විට එයට පැලෝපීය නාලය තුල ප්රමාණවත් ඉඩක් නොමැති නිසා පැලෝපීය නාලය පුපුරා එමගින් රුධිර වහනයක් ඇතිවිය හැකියි. මෙම රුධිරය උදර කුහරය ඇතුළතට එකතු වෙන නිසා පිටතට පෙනෙන්නේ නැහැ. ඉතා ඉක්මනින් මේ තත්වය හඳුනා ගෙන ශල්යකර්මයකට නොවුන හොත් අභ්යන්තර රුධිර වහනය නිසා මව මියයාමට පවා හැකියාවක් තිබෙනව.
මෙවැනි ගැබ් ගැනීමක් හඳුනා ගන්න තිබෙන ප්රධාන රෝග ලක්ෂණය තමයි මව ගර්භණී බව දැන ගෙන මුල් සති කිහිපය තුල හෝ සමහර විට ගර්භණී බව දැන ගැනීමට පෙරදීම ඇති වන අධික වේදනාව. උදර කුහරය තුල රුධිර වහනයක් වන විට මවට අධික වේදනාවක් දැනෙනව. මෙම වේදනාව යටි බඩේ මෙන්ම සමහර විට දකුණු උරහිස මතද දැනෙන්නට පුළුවන්. ඒ සමග සමහර විට යෝනි මාර්ගයෙන් රුධිර වහනයක් ඇතිවෙන්න පුළුවන්. අභ්යන්තර රුධිර වහනයක් නිසා හදිසියේ ක්ලාන්ත වී ඇද වැටීම වැනි රෝග ලක්ෂණ ඇති විය හැකියි. මෙවැනි රෝග ලක්ෂණ ඇති නම් ඉතා ඉක්මනින් පහසුකම් සහිත රෝහලකට ගොස් පරීක්ෂා කරවා ගත යුතුයි. එහි දී ගර්භණී බව කලින් තහවුරු කර නැතිනම් ඒ සඳහා මුත්රා පරීක්ෂාවක් සිදු කරනව. ඉන් පසු ස්කෑන් පරීක්ෂණයකින් දරු ගැබ පිහිටි ස්ථානය සොයා බලනව. මෙහි දී ගර්භාෂය තුල කලලයක් නැති බව, අභ්යන්තර රුධිර වහනය, පැලෝපීය නාල තුල හෝ වෙනත් ස්ථානයක පිහිටන කලලය වැනි ලක්ෂණ හඳුනා ගන්න පුළුවන් වෙනව.
මෙවැනි දරු ගැබක් මවගේ ජීවිතයට පවා හානි කර වෙන නිසා මේ සඳහා ඉක්මනින් ප්රතිකාර කල යුතු වෙනව. රුධිරයේ හෝමෝන මට්ටම, ස්කෑන් පරීක්ෂණ වාර්තා ආදිය සලකා බලා විශේෂඥ වෛද්ය වරයා මෙයට ප්රතිකාර කල හැකි සුදුසු ම ආකාරය පිලිබඳව ඔබට උපදෙස් ලබා දේවි. සමහර විට කලලය ගබ්සාවී ඇති නම් එය ඉබේම කුඩා වන නිසා ශල්යකර්මයකින් තොරව ප්රතිකාර කල හැකියි. සමහර විට කලලය ඉතා කුඩා නම් එය හැකිළීමට දිය හැකි ප්රබල පිළිකා නාශක ඖෂධයක් තිබෙනව. මේ සමග වරින් වර රුධිර හෝමෝන මට්ටම් පරීක්ෂා කර බැලිය යුතුයි. කෙසේ වෙතත් මෙම ප්රතිකාර ක්රමයන් 100%ක්ම සාර්ථක නොවන අවස්තා තිබෙනව. එවිට හදිසි ශල්යකර්මයක් අවශ්ය වෙන්න පුළුවන්.
ශල්යකර්මයක් මගින් ගර්භාෂයෙන් පිටත පිහිටි දරු ගැබ ඉවත් කිරීම තමයි අනික ප්රතිකාර ක්රමය. බොහෝ විට මෙය සිදු කරනු ලැබුවේ සිසේරියන් සැත්කමක් කරන ආකාරයේ කැපුමක් යොදා ගනිමින්. නමුත් දැන් ලැපරොස්කොපි ශල්යකර්ම ක්රමය මගින් ඉතා කුඩා කැපුම් තුනක් පමණක් යොදා විශාල කැළලක් ඇති නො වෙන ආකාරයට මෙම ශල්යකර්මය සිදු කිරීමට හැකියාව තිබෙනව.
ඔබට මෙවැනි තත්වයක් ඇති බව හඳුනා ගතහොත් ඉක්මනින් ප්රතිකාර ක්රමයකට යොමු වීමෙන් ඇතිවිය හැකි හානිය අවම කර ගැනීමට හැකි වෙනව.
Save..
දරුවකු බලාපොරොත්තුවෙන් සිටින කාන්තාවකට සුපුරුදු පරිදි නියමිත දිනට මාස් ශුද්ධිය සිදු නො වීම මගින් ඔබ ගැබ් ගෙන ඇති බවට අනුමාන කළ හැකි වනවා. එහෙත් එය සැක හැර තහවුරු කර ගැනීමට ඔබ කළ යුතු වන්නේ පෙර ඔසප් වීමෙන් සති හතරකට පසු මුත්රා පරීක්ෂණයක් සිදු කිරීමයි. සාමාන්යයෙන් නිරෝගිමත් කාන්තාවකට (ක්රමානුකූල ඔසප් චක්රයක් ඇති) දින 28කට වරක් ඔසප් වීම සිදු වෙන අතර සමහර කාන්තාවන්ට මෙය දින 21-45ත් දක්වා වෙනස් වෙන්න පුළුවන්. බලාපොරොත්තු වන දිනට නියමිත ආකාරයෙන් ඔසප් වීම සිදු නොවිනි නම් මුත්රා පරීක්ෂණයක් මගින් ඔබ ගැබ් ගෙන ඇති දැයි සැක හැර දැන ගැනීමට හැකි වනවා.
ඒ බව තහවුරු කර ගත් වහා ඔබ කළ යුත්තේ ඔබ පදිංචි ප්රදේශයේ පවුල් සෞඛ්ය නිලධාරි වරිය මුණ ගැසී අදාල සායනයෙහි ලියාපදිංචි වීමයි. එම ලියාපදිංචි වීමට අමතරව සති 8ක් යන තුරු වෛද්ය පරීක්ෂණයකට ලක් වීම අනිවාර්ය නොවන අතර එම කාලය තුල ෆෝලීක් ඇසිඩ් යන විටමිනය ලබා ගත යුතු වනවා.
එහෙත් ඒ වන විට ඔබ යම් කිසි රෝග තත්වයකින් පෙළන්නේ නම් හෝ කිසියම් රෝගයකට දැනටමත් ප්රතිකාර ගන්නේ නම් එවැනි අවස්ථාවක වහා වෛද්යවරයෙකු හමුවට යා යුතු වනවා. එසේ නොවන සාමාන්ය අවස්ථාවක දී ගැබ් ගැනීමෙන් සති 8ක් ඉක්ම ගිය විට දී ඔබ ප්රසව හා නාරිවේද විශේෂඥ වෛද්යවරයෙකු මුණ ගැසී පරීක්ෂා කර ගැනීම වැදගත් වනු ඇති. එහි දී මූලික වශයෙන් ස්කෑන් පරීක්ෂණයක් සහ රුධිර පරීක්ෂණ කිහිපයක් සිදු කරනු ඇති.
මුලික ස්කෑන් පරීක්ෂණය සිදු කිරීම එහි දී වැදගත් වන්නේ දරුවා බිහි වන දිනය නිවැරදි ලෙස තහවුරු කර ගැනීම උදෙසායි. සාමාන්යයෙන් මාස් ශුද්ධිය සිදු වී සති 40ක් ගිය පසු දරුවා බිහි කිරීමේ දිනය තීරණය කළ ද ක්රමානුකූල ඔසප් චක්රයක් නොමැති කාන්තාවන්ගේ ප්රසූත දිනය නිවැරදි ලෙස තහවුරු කර ගැනීම අපහසු වනවා. එවැනි අවස්ථාවක දී දරුවා ලැබෙන දිනය අනුමාන කිරීම අපහසු වනවා. එහෙත් මුලික ස්කෑන් පරීක්ෂණය මගින් දරුවාගේ ප්රමාණය නීර්ණය කිරීමට හැකි වන හෙයින් නිවැරදි ලෙස දරුවා බිහි වන දිනය ගණනය කිරීමට හැකි වනවා.
එමෙන්ම මුලිකව සිදු කරනු ලබන රුධිර පරීක්ෂණ වලදී හිමෝග්ලොබින් පරීක්ෂාව වැදගත් වෙනවා. ලේ අඩු කම හෙවත් නීරක්ත තත්වයක ගැබිනි මව පසු වන්නේ නම් ඒ සඳහා ප්රතිකාරවලට යොමු වීමට මෙම හිමෝග්ලොබින් පරීක්ෂාව වැදගත් වෙනවා. ඊට අමතරව රුධිර ගණය සහ ආර් එච් සාධකය සොයා බැලීම ද සිදු කරනව. එහි දී මවගේ රුධිර ගණයේ ආර් එච් සාධකය ඍන වී දරුවාගේ රුධිර ආර් එච් සාධකය ධන වන අවස්ථාවක් ඇති වුව හොත් එනම් රුධිර ගණ දෙක නොගැළපෙන අවස්ථාවක් වුව හොත් එය දරුවාට සංකුලතා මතු කරවන්නක් නිසා තවදුරටත් රුධිර පරීක්ෂණ සිදු කළ යුතු වනවා. එමෙන් ම රුධිරයේ ග්ලුකෝස් මට්ටම පරීක්ෂා කර බැලීමෙන් ගර්භණී කාලයේ දියවැඩියාවට අවදානම පරීක්ෂා කර ගත හැකියි.
ගර්භණී මවක් විශේෂඥ වෛද්ය සායනයකදී කල යුතු දේ ගැන ජාතික රූපවාහිනියේ නුග සෙවන වැඩසටහන පහතින් නරඹන්න.
..
POPULAR POSTS
LATEST POSTS